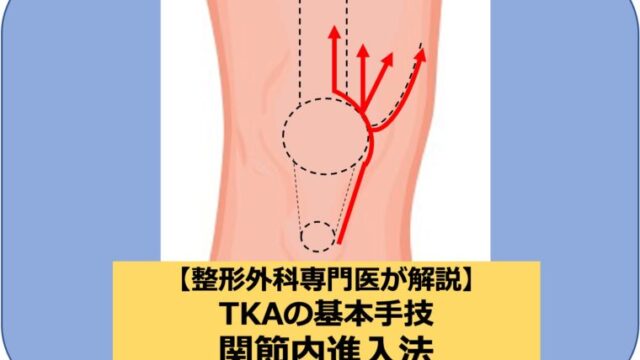
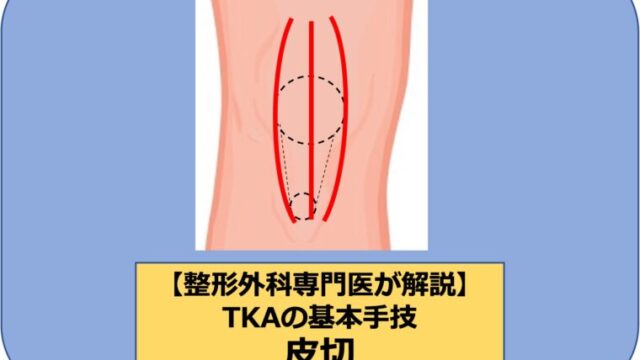
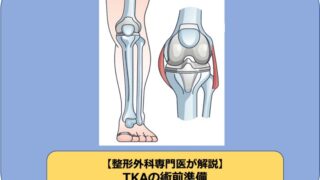
大学病院で膝関節・スポーツ外傷を専門に扱う筆者が、これからTKAを始める整形外科医向けに、人工膝関節置換術(TKA)を行うための準備や手術のコツを解説します。
TKAの術前準備には
・ 診断
・ 術式選択
・ プランニング
・ インプラント選択
・ 臨床評価
などが含まれます。
前回は術前プランニングとして、必ず知っておきたい正しいアライメントとインプラントの設置について解説しましたが、今回は実際の作図方法や術前に計測しておく項目について解説します。
正しい作図を行い、作図通りにインプラント設置を行うのが、良好な術後成績を得る第一歩です。
術前計画の必要性
術前計画は全ての外科手術に共通する最も重要なプロセスの一つです。
TKAにおいてはインプラントの設置位置や軟部組織バランスが術後成績に大きく影響するため、綿密な術前計画を行い、精度の高い正確な手術を行うように心掛けなければいけません。
関節の変形や軟部組織の状態、骨欠損などは各患者によって異なっており、基本的な術前計画を怠ると思わぬ失敗をきたすことになります。
インプラント設置目標の復習
TKAにおけるインプラントの推奨設置位置に関して、冠状面・矢状面・回旋について前回それぞれ説明しましたが、ここでもう一度まとめておきます。
①冠状面
大腿骨も脛骨も機能軸に対して垂直に設置する
②矢状面
大腿骨は遠位解剖軸に平行に設置する
脛骨はCRでは術前と同程度の後傾を目指す
PSでは後傾を減ずるが、機種によって推奨後傾角は異なる
③回旋(解剖学的指標を用いるmeasured resection techniqueの場合)
大腿骨はSEAを基準に設置する
脛骨はPCL付着部を起点として、脛骨粗面内縁〜内側1/3に設置する
上記が大まかなインプラントの設置目標です。
目標から極端に外れた位置に設置してしまうと、患者満足度や長期成績に悪い影響を与えてしまうので、気をつけなければいけません。
術前計画の方法と実際
ここからは実際の術前計画について解説します。
二次元で作図を行う場合、まず膝関節正面・側面・下肢全長の3種類の「正確な」レントゲンが必要です。
日本人に多い内反膝では、膝が外旋していたり、屈曲拘縮がある場合が多いので注意が必要です。
膝が外旋していると大腿骨の前弯を外弯と勘違いしてしまったり、屈曲拘縮が強いと内反変形を過大評価してしまうことがあります。
レントゲンでは、回旋方向の規定や評価が不可能なので、インプラントを設置するための回旋についてはCTやMRI(MRIでは軟骨の厚みも評価できます)を用いて術前計画を行います。
大腿骨のテンプレート方法
冠状面
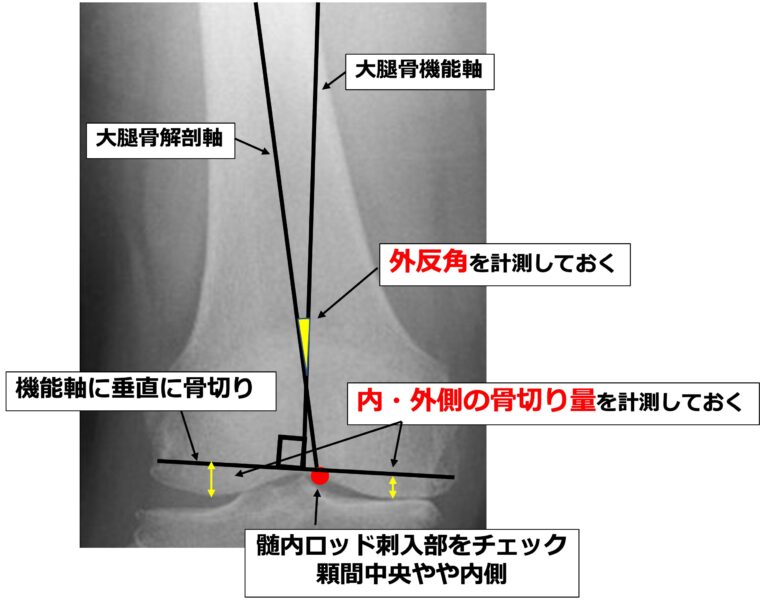
大腿骨冠状面は下肢全長のレントゲンを用いて、大腿骨機能軸に垂直に骨切りする作図を行います。
作図では
① 髄内ロッドの刺入予定線(大腿骨遠位解剖軸)と大腿骨機能軸がなす角度
② 内側・外側の予定骨切り量
③ 髄内ロッドの刺入位置
を計測します。
髄内ロッドの刺入位置は顆間部中心に置く場合と、やや内側に置く場合があります。
大腿骨骨幹部の解剖軸の延長は膝関節のやや内側に位置するため、長い髄内ロッドを用いる場合は内側よりから刺入した方が良いでしょう。
骨切りの高位は、変形の少ない側(内側型OAでは外側)からインプラントの厚み分切除する位置が基本です。
実際の手術では、術前計画した部位から髄内ロッドを刺入し、予定された外反角度に応じて遠位部の骨切りを行います。
軟骨やボーンソーの厚みという不確定な要素はありますが、概ね術前計画通りの厚みで骨切りされているかどうかのチェックが大切です。
矢状面
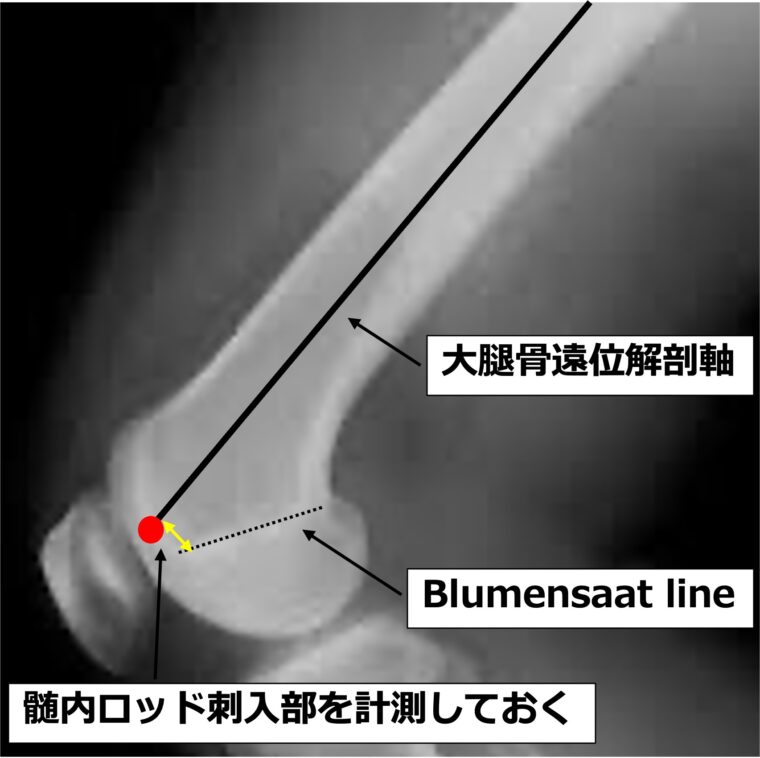
大腿骨矢状面は膝側面レントゲンを用いて、遠位解剖軸に垂直に骨切りする作図を行います。
作図では
① 大腿骨の予定サイズ
② 髄内ロッドの刺入位置
を計測します。
髄内ロッドの予定刺入線に合わせてテンプレートを行いますが、前方皮質に切り込まず(ノッチ形成を避ける)、遠位および後方の大腿骨曲率にあったサイズを選択します。
髄内ロッドの刺入位置に関しては、Blumensaat lineからの距離を計測しておくと術中に再現しやすく便利です。
大腿骨の前弯が強い症例では、髄内ロッド刺入部がやや前方となります。
脛骨のテンプレート方法
冠状面
術前の機能軸に合わせて骨切りを行うと、術後の機能軸に対しては内反位での設置になってしまいます。
そのため、術後の機能軸を指標に作図を行います。
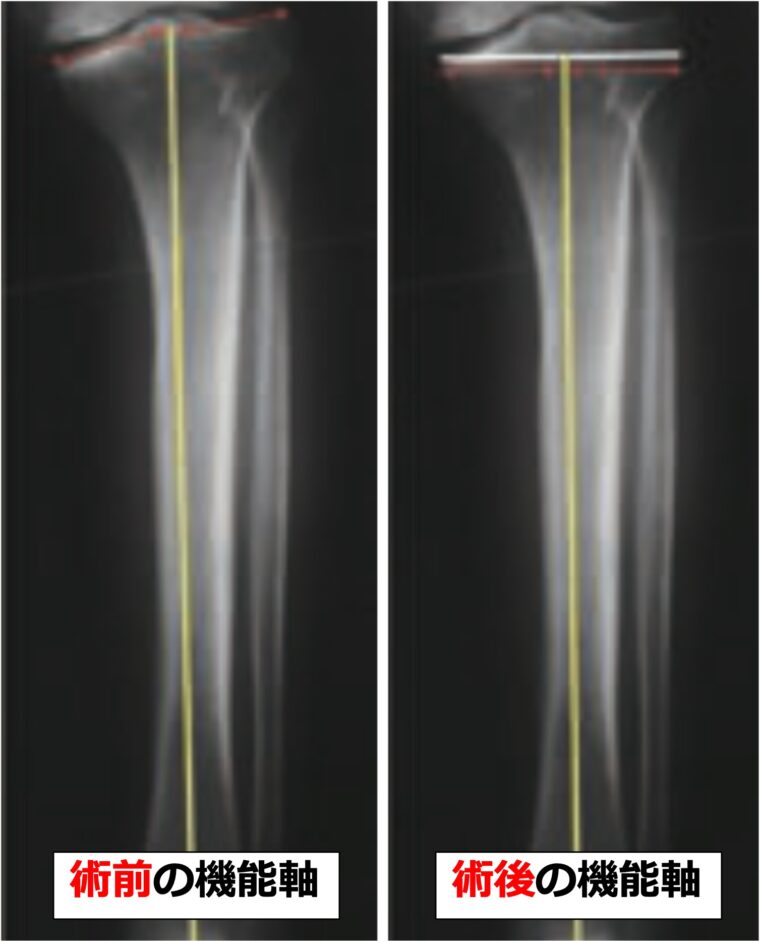
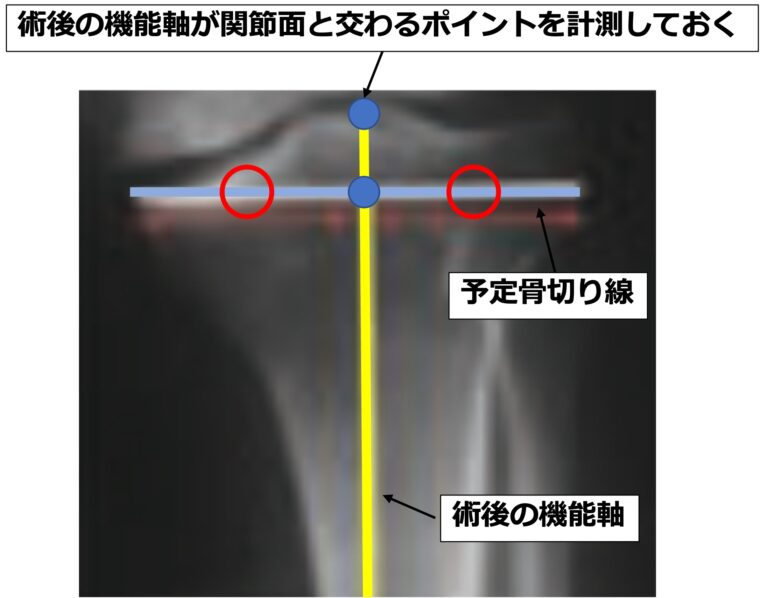
予定骨切り線の垂直二等分線が、足関節の中央を通るように作図を行います。
術後の機能軸が関節面を通過するポイントを術前のレントゲンから把握しておき、術中に髄外ガイドを設置する際の指標にします。
骨切り高位は大腿骨と同様、変形の少ない側(内側型OAでは外側)からインプラントの厚み分切除する位置が基本です。
術前に内側の骨切り量も計測しておき、実際に切れた骨の厚みと大きな誤差がないかチェックすることも大切です。
矢状面
脛骨解剖軸からの後傾角度を計測しておきます。
術中は脛骨前縁や腓骨と、髄外ガイドとの角度がおおよその指標となります。
CRでは術前と同様の後傾角度でインプラントを設置しますが、10°程度に留めておく方が良いでしょう。
PSでは使用機種の推奨後傾角度を守ってインプラントを設置します。
大腿骨の回旋アライメント
レントゲンを用いた冠状面および矢状面での術前計画および作図について見てきました。
ここからはCTを用いての大腿骨の回旋計画について説明します。
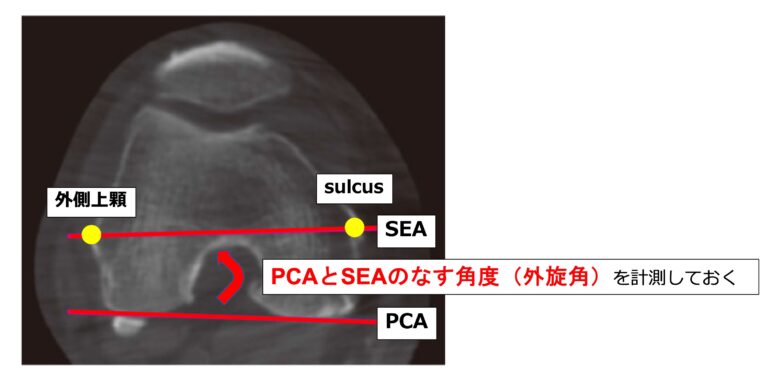
解剖学的指標を参考に大腿骨インプラントを設置する場合、SEAに平行にインプラントを設置します。
しかし術中に内側上顆やsulcus、外側上顆を触知することは難しいため、術前にCTやMRIを用いて、PCAとのなす角をあらかじめ計測しておく必要があります。
まとめ
以上が手術前に最低限計画しておく項目です。
二次元で術前計画(テンプレート)を行う場合、
・大腿骨髄内ロッドの刺入位置
・外反角(大腿骨の機能軸と解剖軸のなす角度)
・脛骨髄外ガイドを当てるポイント
・外旋角(PCAとSEAのなす角度)
を決めておきます。
術前に計測した骨切り量と実際の骨切り量に大きな相違がないことが確認できると、安心して手術を進めることができます。