前回は変形性膝関節症の治療の中でも、運動療法・物理療法・装具療法に関して説明しましたので、今回は薬物療法にスポットを当てていきます。
変形性膝関節症の薬物療法に使われる薬(外用薬(塗り薬・貼り薬)、内服薬(飲み薬)、関節内注射)を順番に解説していきます。
病院で処方される薬や市販の薬に関しても説明しますが、担当医や薬剤師の指示のもと、用法・用量を遵守し、適切に使用して下さい。
痛みの機序
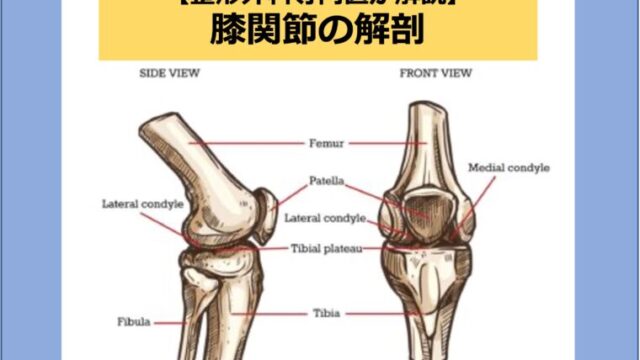
まず変形性膝関節症で痛みが出る仕組みを復習しましょう。
変形性膝関節症では関節軟骨がすり減ることが引き金になり、滑膜が炎症を起こすために痛みが生じます。(関節軟骨には神経がないので関節軟骨から痛みが発生するわけではありません。)
滑膜は関節液を分泌しているので、滑膜に炎症が起こると関節液が異常に増える(膝に水が溜まる)ことがあります。
変形性膝関節症の治療には膝関節に負担をかけない生活の工夫や運動療法が欠かせませんが、それでも痛みが取れない時は薬物療法を試みることになります。
関節軟骨を再生したり、関節軟骨のすり減りを予防する薬はなく、あくまで痛みをやわらげることが目的となります。
薬物療法は抗炎症作用のある外用薬から始めるのが原則で、効果がなければ痛みを抑える内服薬を使います。
外用薬
変形性膝関節症に用いる外用薬には「塗り薬」と「貼り薬」があります。
塗り薬には様々な形状(液状・クリーム状・ゲル状など)の製品があり、使用感の好みによって使い分けます。
貼り薬にはテープ剤とパップ剤があり、以下のような違いがあります。
テープ剤:肌色で薄いタイプ
粘着力が強いため剥がれにくい
→関節部分に使いやすい・長時間の使用でかぶれやすい
パップ剤:白色で厚いタイプ
冷湿布・温湿布がある
粘着部分が肌に優しい
→テープ剤より剥がれやすい
非ステロイド性抗炎症薬を含む外用薬は高い鎮痛・抗炎症作用を示します。
・ インドメタシン
・ イブプロフェン
・ ケトプロフェン
・ ロキソプロフェン
・ フェルビナク
・ ジクロフェナク
などの成分が非ステロイド抗炎症薬に分類されています。
市販薬を使う際は主成分を確認してみましょう。
「湿布は冷たいのが良いか?温かいのが良いか?」は、患者さんからよく聞かれる質問です。
基本的にはどちらの湿布にも消炎鎮痛薬が含まれていれば、薬としての効果に大差はありません。
そのため「貼った瞬間の気持ち良さ」で使い分けて問題ありません。
ただし捻挫や打撲、骨折などで急激な炎症が起こり、発熱・発赤・腫脹などを認める場合は、冷湿布で炎症を抑えましょう。
慢性的な痛みがある場合には、血行改善目的で温湿布(唐辛子由来のカプサイシンが含まれています)を使うのも効果的です。
内服薬
外用薬を使っても効果が不十分な時は、内服薬を使います。
実際は外用薬と内服薬を併用することが多いですね。
現在変形性膝関節症で多く使われる内服薬には以下の4種類があります。
・ アセトアミノフェン
・ 非ステロイド性消炎鎮痛薬(NSAIDs:エヌセイド)
・ オピオイド鎮痛薬
・ デュロキセチン
順番に代表的な薬剤の紹介と、主な副作用を説明します。
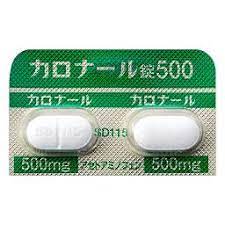
アセトアミノフェン
代表的な商品名:カロナール(一般名:アセトアミノフェン)
変形性膝関節症に用いる場合は、1回300〜1000mg、服用間隔は4〜6時間以上、1日総量4000mgを限度とされています。
実績のある安全性の高い解熱鎮痛薬です。
比較的効果は穏やかですが、副作用が少なく使いやすい薬で、妊婦や小児にも処方されることがあります。
最近ではコロナワクチンの副作用予防にも使われています。
2010年に変形性関節症の効能が追加され、1回1000mg、1日総量4000mgまで用量が拡大されました。国内では比較的少量を用いることが多かったのですが、用量をアップすることで鎮痛効果の増強が見込めます。
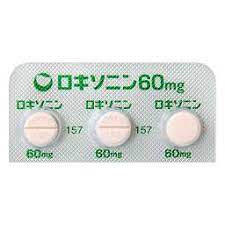
非ステロイド性消炎鎮痛薬
代表的な商品名:ロキソニン(一般名:ロキソプロフェンナトリウム)
ボルタレン(一般名:ジクロフェナクナトリウム)
どちらも1回1錠、1日3回まで服用できます。
ただしボルタレンにはボルタレンSRカプセルという徐放剤(効果が持続する)もあり、この薬は1回1錠、1日2回の服用となっています。
日本で最も頻用されている痛み止めだと思いますが、胃腸障害や腎障害などに注意が必要です。必ず胃薬と一緒に内服するようにして下さい。
また、喘息の既往がある方は服用できません。
COX-2選択的阻害薬
代表的な商品名:セレコックス(一般名:セレコキシブ)

1回100mgを1日2回(朝・夕食後)服用します。
非ステロイド性消炎鎮痛薬の中で、胃腸障害などの副作用を比較的少なくした薬です。
非ステロイド性消炎鎮痛薬は、炎症や発熱を引き起こす酵素(シクロオキシゲナーゼ(COX:コックス))の働きを抑えることで効果を発揮します。
COXには大きく2つの種類(COX-1、COX-2)があります。
COX-1には胃粘膜保護などの作用があり、COX-2は主に炎症に関与しています。
前述の非ステロイド性消炎鎮痛薬はCOX-1もCOX2も抑制してしまうため、炎症を抑えるだけでなく、胃腸障害などの副作用を起こすことがあります。
COX-2選択的阻害薬は、COX-2の働きのみを阻害するので、比較的胃腸障害などが出にくいと言われています。
ロキソニンやボルタレンなどと同様に、セレコックスも非ステロイド性消炎鎮痛薬なので、喘息の方は服用できません。
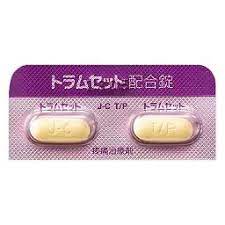
(非麻薬性)オピオイド鎮痛薬
代表的な商品名:トラマール・ワントラム(一般名:トラマドール塩酸塩)
トラムセット配合錠(トラマドールとアセトアミノフェンの合剤)
当初はガンの痛みに限り使用されていましたが、慢性疼痛に対する効能が追加されました。
病院で処方される事はありますが、現在日本に市販薬はありません。
トラマールは1日100〜300mgを4回に分けて内服します。
最高量は1回100mg、1日400mgを超えないようにします。
ワントラムは1日100〜300mgを1回内服します。1日400mgが最高量です。
トラマールの徐放剤(効果の持続が長い薬剤)なので投与回数が少なくてすみます。
これらの薬は少量から開始することが望ましく、症状や副作用に応じて細かい用量調整を行う必要があるので、必ず担当医や薬剤師の指示通りに内服する事が大切です。
また内服を中止する際も徐々に減量する必要があるので、自己中断は決して行わないで下さい。
変形性膝関節症に対しては、アセトアミノフェンや非ステロイド性消炎鎮痛薬で痛みがコントロールできない場合や、副作用のため内服できない時などに処方される事がある薬剤です。
効果は比較的強いですが、上記の通り注意が必要な薬剤です。
代表的な副作用として、便秘や嘔気・嘔吐、眠気などがあり、下剤や制吐剤(吐き気止め)と一緒に処方されることが多いです。
デュロキセチン
代表的な商品名:サインバルタ(一般名:デュロキセチン塩酸塩)
デュロキセチンはもともと、うつ病やうつ状態の治療薬として承認された薬ですが、2016年に「変形性関節症に伴う疼痛」の効能が承認されました。
痛みが長引く状態が続くと、体内の痛みを抑える力が弱まってしまい、ますます痛みが長引くという悪循環に陥ることがあります。
デュロキセチンはこの悪循環を断ち切り、3ヶ月以上続く慢性的な痛みを和らげる効果があります。
飲み始めの1週間くらいは眠気や吐き気の副作用が現れる事があり、少量から開始し少しずつ用量を増やしていきます。
中止する時は徐々に減量していきます。
ヒアルロン酸注射
ヒアルロン酸はもともと関節液に含まれている成分で、関節のすべりを良くする潤滑油のような役割を果たしています。
変形性膝関節症では、ヒアルロン酸の濃度が低下し、関節液の滑らかさや弾力性が失われてしまいます。
ヒアルロン酸を直接関節内に注射することで関節液の働きを正常に近づけるとともに、軟骨の保護や炎症の抑制効果が得られます。
日本ではアルツディスポ(科研製薬)、スベニールディスポ(中外製薬)およびこれらのジェネリック医薬品が多く使われています。
週1回の注射を連続して5回行い、効果が見られた場合には頻度を減らして2〜4週間に1回のペースで継続するのが一般的です。
変形性膝関節症の初期には有効なことが多いですが、進行すると徐々に効果が得られにくくなる傾向があります。
ごく稀ではありますが、関節内注射によって関節内にばい菌が入ってしまう事例(化膿性関節炎といい、緊急手術が必要な疾患です)の報告があります。
注射前の消毒はもちろんですが、注射した日は水に濡らさないように指導している病院もあります。
ステロイドは抗炎症作用が非常に強い薬剤であり、関節内に注射することで症状の緩和が期待できます。
しかしステロイドの関節内注射を頻回に行うと、逆に軟骨にダメージを与えてしまう可能性も報告されています。
効果が強い治療法ではありますが、治療の間隔や回数には十分に注意が必要です。
まとめ
変形性膝関節症の薬物療法に関して、代表的な薬を説明してきました。
膝関節に負担のかからない生活の工夫、大腿四頭筋の筋力強化を含む運動療法、各種の薬物療法などを3ヶ月以上行なった上で、日常生活に大きな支障をきたす膝の症状を感じる場合は、手術を考えるタイミングになります。
保存加療で十分な除痛が得られず、日常生活に支障を来たしてしまう場合、保険診療の範疇で次に検討するのは手術です。
しかし様々な不安から手術を決断出来ない人や、年齢や合併症などで手術が出来ない人には2015年に厚生労働省が認可した新しい治療法である再生医療も選択肢となります。
まだ保険外診療である再生医療も、一定の効果が期待できる治療法であり、今後ますます発展していくことが予想されます。
再生医療については別記事も参考にして下さい。
次回からは変形性膝関節症の手術にスポットを当てて解説していきます。